- ĐẠI CƯƠNG:
1. Định nghĩa:
Bệnh đậu mùa là một bệnh truyền nhiễm cấp tính, do virut đậu mùa (virut variola) gây nên, lây chủ yếu bằng đường hô hấp. Bệnh dễ gây thành dịch lớn, tỷ lệ tử vong cao nên được xếp vào nhóm “bệnh tối nguy hiểm”.
Lâm sàng có hội chứng nhiễm trùng – nhiễm độc toàn thân nặng, ban từ dát sẩn tiến đến phỏng nước và hoá mủ, để lại sẹo vĩnh viễn.
Theo Tổ chức Y tế thế giới (WHO), trường hợp mắc bệnh đậu mùa cuối cùng được ghi nhận là năm 1977, ở Somali. Năm 1980, WHO đã tuyên bố bệnh đậu mùa đã được tiêu diệt trên toàn thế giới nhờ có chương trình tiêm chủng vacxin đậu mùa trên toàn thế giới. Tuy nhiên, vì tính chất nguy hiểm của bệnh nên những hiểu biết về bệnh vẫn cần được quan tâm.
2. Mầm bệnh:
Là virut đậu mùa (virut variola, thuộc họ Poxviridae), có kích thước tới 300 micromet. Là một loại virut rất khỏe, sống được rất lâu, ở vẩy đậu sống được 1 năm, ở nhiệt độ từ 4-20°C virut sống được nhiều năm, đề kháng tốt với dung dịch: phenol, glycerin, và nước đá; nhưng lại dễ bị diệt ở nhiệt độ trên 55°C và dung dịch xanh metylen, thuốc tím, Iốt.
3. Nguồn bệnh:
Nguồn bệnh là người bệnh từ thời kỳ khởi phát cho tới khi tróc hết vẩy. Thời kỳ lây mạnh nhất là lúc nốt đậu hoá mủ, bong vẩy, không có người lành mang VR
4. Đường lây: Lây chủ yếu qua đường hô hấp.
– Virut có trong nước bọt, nước mũi bệnh nhân tung ra môi trường xung quanh khi bệnh nhân ho, hắt hơi và người lành hít phải (lây truyền trực tiếp).
– Virut sống trong không khí – bụi, các đồ vật của bệnh nhân như quần áo, đồ dùng bị bẩn bởi mủ, vẩy đậu, chất tiết… từ đây làm lây cho người lành.
5. Cơ thể cảm thụ:
Mọi người không phân biệt nòi giống, màu da, tuổi tác… đều cảm thụ với bệnh. Trẻ em dễ cảm thụ nhất, nhất là ở tuổi từ 2-20 tuổi. Trẻ em dưới 1 tuổi ít bị bệnh vì có miễn dịch từ mẹ truyền cho, từ tháng thứ 2 miễn dịch giảm dần.
Sau khi mắc bệnh thì có miễn dịch vững bền. Ngoài ra còn có miễn dịch chéo giữa đậu mùa và đậu bò (ngưu đậu). Đó là cơ sở để làm vắc xin phòng bệnh.
II. LÂM SÀNG:
1. Các thể lâm sàng của bệnh đậu mùa:
– Thể thông thường: chiếm 70% trong vụ dịch. Tuy nhiên là thể thông thường nhưng bệnh cảnh cũng đa dạng, nên được chia ra:
+ Thể hội tụ: ban mủ dày thành đám, liên kết lại với nhau ở mặt và tay. Triệu chứng toàn thân nặng, thường tử vong 62%.
+ Bán hội tụ (semiconfluent): ban mủ dày thành đám chỉ ở mặt và ban rải rác ở các nơi khác. Tử vong thường 37%.
+ Ban rải rác: ban lẻ tẻ, rải rác xen kẽ những vùng da bình thường. Thể này thường nhẹ, nhưng có thể tử vong 9%.
– Thể nhẹ: thường xảy ra ở những người đã được chủng vacxin. Ban mọc thưa, không đủ các giai đoạn của nốt đậu.
– Thể không điển hình: chỉ có sốt, không có ban. Chỉ có thể chẩn đoán được trong vụ dịch nhờ xét nghiệm đặc hiệu.
– Đậu mùa dạng ban phẳng (flat type): Ban mủ hội tụ hoặc bán hội tụ nhưng phẳng, không có lõm ở tâm. Loại này hay gặp ở trẻ em và thường là tử vong.
– Đậu mùa thể xuất huyết: thể này thường nặng và hay gặp ở phụ nữ có thai. Có thể gặp xuất huyết sớm hoặc muộn ở trên da và niêm mạc. Xuất huyết kèm theo nhiễm độc toàn thân nặng và trụy tim mạch.
+ Xuất huyết sớm: khi chưa có mọc ban (thường ngày 2-4 của bệnh).
+ Xuất huyết muộn: khi nốt đậu làm mủ.
2. Đậu mùa thể thông thường điển hình:
2.1. Thời kỳ nung bệnh: Trung bình từ 12-13 ngày, có thể ngắn là 5 ngày, dài là 15 ngày.
2.2. Thời kỳ khởi phát:
– Khởi phát đột ngột bằng sốt cao và rét run một cách tự nhiên. Sốt cao 39-40°C, mạch nhanh. Sau vài giờ bệnh nhân rất mệt, đau đầu không chịu được, chóng mặt ù tai, đau dọc sống lưng, gáy và bả vai trở xuống, khiến bệnh nhân phải nằm liệt giường ngay từ ngày đầu. Kèm theo đái khó, bí đái.
– Bệnh nhân nôn liên tục, đau vùng thượng vị, mặt xung huyết, viêm kết mạc, chảy nước mắt, sợ ánh sáng, mắt long lanh trông vẻ sợ hãi.
– Thường ngày thứ 2 (24-40%) có “tiền ban” giống ban sởi. Nơi hay phát ban là ở bẹn, ở hai nách, dưới vú. ở mặt không có ban. Sau 1-2 ngày, “tiền ban” lặn hết thì đến giai đoạn mụn đậu mọc.
2.3. Thời kỳ toàn phát:
a- Mụn đậu mọc:
– Đến ngày thứ 4 của bệnh, nhiệt độ giảm xuống. Bệnh nhân cảm thấy dễ chịu hơn đôi chút, đồng thời ban bắt đầu mọc, ban mọc từ trên xuống. Đầu tiên ở trán, da đầu, thái dương, mặt, sau đó lan xuống, tay, ngực, lưng cuối cùng là chân. Sau 48 giờ ban mọc toàn thân. Càng xuống chân ban mọc càng thưa.
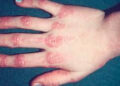
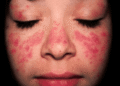
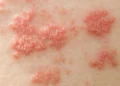
– Ban có đặc điểm là: lúc đầu là nốt dát (macula) mầu hồng nhạt. Sau một ngày nốt dát nổi gờ lên mầu đỏ thẫm gọi là nốt sẩn (papule). Các nốt sẩn to dần bằng hạt đậu ăn sâu vào trong da.
– Ngày thứ 6 của bệnh các nốt sẩn trở thành nốt phỏng (vesicule) có nước trong, xung quanh có rìa đỏ. Các nốt phỏng có nhiều ngăn nên khi lấy kim chọc không xẹp được. Khi sờ thấy hơi cứng và nhiều nốt có lõm ở trung tâm.
– Trên niêm mạc: nốt ban cũng xuất hiện tuần tự như vậy, và nốt phỏng vỡ để lại nốt loét chung quanh có rìa đỏ. Niêm mạc miệng, mắt, mũi, ruột cũng bị loét, gây đau, ho, mất tiếng, khạc đờm có mủ.
b- Mụn đậu hoá mủ: Từ ngày thứ 7-8 của bệnh.
– Các nốt phỏng trở thành đục mủ, bờ xung quanh phù nề, đỏ hơn trước, giữa lõm xuống (lõm hậu phát). Tổ chức dưới da phù nề làm hai mắt sưng húp. Quá trình hoá mủ cũng theo tuần tự, từ trên xuống.
– Bệnh nhân lại sốt trở lại, ban ngày thì sốt vừa đêm sốt cao 40°C. Toàn thân lại nặng lên, bệnh nhân lại nhức đầu vật vã, nói mê, mạch nhanh, huyết áp thấp, khó thở, miệng thở ra mùi hôi thối, gan lách to.
c- Ban đóng vẩy: từ ngày thứ 12 – 13 của bệnh.
– Mụn mủ khô đi, và đóng vẩy màu vàng nâu.
– Bệnh nhân thấy dễ chịu, nhiệt độ cơ thể giảm, nhưng ngứa lại tăng lên.
– Đóng vẩy cũng theo thứ tự từ mặt trở xuống.
2.4. Thời kỳ lui bệnh: từ ngày thứ 20 kể từ khi mụn đậu mọc.
Các vảy đậu bong dần để lại những sẹo lõm màu nâu vài tháng, sau trắng bóng, sâu nhất ở mặt, mũi, trán… và sẹo tồn tại suốt đời.
3. Biến chứng:
Thường gặp do bội nhiễm hoặc do virut.
– Bội nhiễm: chủ yếu hay gặp là: phế quản phế viêm, áp xe ở họng, thanh quản. Bệnh nhân sốt cao, ho nhiều, khó thở, dễ bị tử vong. Ngoài ra còn có thể gặp: viêm tai giữa, viêm tai xương chũm, nhiễm khuẩn huyết. Nhờ có kháng sinh nên tỷ lệ biến chứng bội nhiễm gặp cũng ít.
– Do virut: Viêm não, viêm não-màng não… bn có thể liệt tứ chi, liệt 1/2 người.
III. CHẨN ĐOÁN:
1. Chẩn đoán lâm sàng và dịch tễ:
Trong những trường hợp điển hình thì chẩn đoán bệnh đậu mùa không khó.
– Lâm sàng: khởi phát đột ngột, sốt cao, có tiền ban (rash.).
Ban đậu mọc từ mặt xuống thân mình và tứ chi, qua các giai đoạn: nốt dát, nốt sẩn phỏng nước, hoá mủ, đóng vẩy. Nhưng trên cùng một vùng da chỉ có một độ tuổi.
Bong vẩy để lại sẹo vĩnh viễn.
Dấu hiệu toàn thân nặng.
– Dịch tễ: bệnh dễ thành dịch lớn.
2. Chẩn đoán xét nghiệm:
– Phân lập virut trên môi trường mô và trong phôi bào đang phát triển (10-15ngày mới có KQ), lấy bệnh phẩm từ ban mủ trên da, niêm mạc, dịch mắt mũi và cả máu, nước tiểu
– Phản ứng HT
3. Tiêu chuẩn ra viện:
– Hết sốt, hết màng giả, lên cân, lại sức.
– Hết biến chứng (nhất là về tim mạch).
– Ngoáy họng cấy khuẩn âm tính 2 lần, cách nhau ít nhất 7 ngày.
IV. ĐIỀU TRỊ VÀ DỰ PHÒNG:
1. Nguyên tắc điều trị:
– Phải chấp hành chế độ bệnh TN tối nguy hiểm
– Chưa có thuốc điều trị đặc hiệu
Điều trị triệu chứng: giải độc, chống đau, chống truỵ mạch, nâng cao thể trạng, điều trị mụn đậu đề phòng bội nhiễm và biến chứng
2. Điều trị cụ thể:
– Gamma globulin đặc hiệu (3-6ml) tiêm bắp. Tiêm nhắc lại 2 lần
– Chống nhiễm trùng: KS
– Bất động BN, ăn lỏng, ấm. Đủ dinh dưỡng, sinh tố
– Giải độc: truyền HTM, HTN
– Chống truỵ mạch: Uabain, coramin
– Chống đau: Paracetamol
– Chống co giật, mê sảng: coctailytique
– Chăm sóc da và niêm mạc: súc miệng dd Natribicarbonat 1-2%. Không gãi làm vỡ nốt đậu. Nếu vỡ nhiễm trùng chấm thuốc tím 2-5%. Thay vải trải giường và tắm thường xuyên, tắm nước ấm
3. Phòng bệnh:
Dự phòng tốt nhất là chủng đậu, nhưng hiện nay không còn CĐ chủng nữa
Doctor SAMAN