Ở phòng khám, bác sĩ nào cũng từng nghe những câu rất quen: “Bác sĩ ơi, tôi viêm phế quản mấy chục năm nay, ho suốt, có sao không?”; “Viêm dạ dày lâu năm, uống thuốc hoài không khỏi.”
“Viêm gan B mang từ trẻ, giờ chỉ số men gan lên xuống thất thường.”
Những câu hỏi đó tưởng như chỉ xoay quanh viêm, nhưng phía sau chúng lại là một nỗi lo sâu hơn: ung thư có thể đến từ đó hay không? Viêm mạn là “bạn thân” của ung thư – từ chuyện đời thường đến sinh học tế bào.
Những câu hỏi đó tưởng như chỉ xoay quanh viêm, nhưng phía sau chúng lại là một nỗi lo sâu hơn: ung thư có thể đến từ đó hay không? Thực tế, y học hiện đại đã ghi nhận một mối liên hệ rõ ràng: nơi nào viêm kéo dài, nơi đó nguy cơ ung thư thường cao hơn.
Từ đời sống: những con số “biết nói”
- Viêm phế quản mạn / COPD – ung thư phổi: Người mắc COPD có nguy cơ ung thư phổi cao hơn dân số chung khoảng 2–5 lần, ngay cả khi đã loại trừ yếu tố hút thuốc trong nhiều nghiên cứu dịch tễ. Đường thở bị viêm, sửa chữa và tái tạo liên tục trong nhiều năm tạo ra “mảnh đất” thuận lợi cho tế bào đột biến xuất hiện và được chọn lọc.
- Viêm dạ dày mạn do Helicobacter pylori – ung thư dạ dày: WHO xếp H. pylori là tác nhân sinh ung nhóm 1. Người nhiễm vi khuẩn này có nguy cơ ung thư dạ dày cao hơn người không nhiễm khoảng 2–6 lần. Chuỗi quen thuộc là: viêm → teo niêm mạc → dị sản ruột → loạn sản → ung thư.
- Viêm đại tràng mạn (IBD) – ung thư đại tràng: Sau 8–10 năm mắc viêm loét đại tràng hoặc Crohn, nguy cơ ung thư đại trực tràng bắt đầu tăng rõ và tiếp tục tăng theo thời gian mắc bệnh.
- Viêm gan B, C mạn – ung thư gan (HCC): Trên toàn cầu, phần lớn ung thư gan xuất phát từ nền viêm gan mạn và xơ gan. Viêm kéo dài khiến gan liên tục bị phá hủy rồi tái tạo, tạo điều kiện cho đột biến tích lũy.
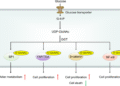
Những ví dụ này cho thấy một quy luật rất “đời”: Viêm càng lâu, cơ thể càng phải sửa chữa nhiều – mà sửa chữa càng nhiều thì càng dễ sai. Bước sang khoa học: viêm làm gì với tế bào? Trong viêm mạn, các tế bào miễn dịch giải phóng ROS/RNS – những “chất oxy hóa mạnh” để diệt vi khuẩn. Nhưng đồng thời, chúng cũng có thể làm hỏng DNA của chính tế bào cơ thể. DNA hỏng, nếu không được sửa đúng, sẽ trở thành đột biến – viên gạch đầu tiên của ung thư.
Song đó mới chỉ là phần mở đầu. Viêm mạn còn bật lên các “công tắc sống còn” bên trong tế bào, đặc biệt là hai trục nổi tiếng: NF-κB và STAT3.
Hai trục này giúp tế bào: Kháng chết theo chương trình (không chịu tự hủy), Tăng sinh nhanh hơn, Tạo mạch máu mới để nuôi khối u, Và dễ xâm lấn sang mô xung quanh. Nói nôm na, viêm mạn tạo ra “hạt giống ung thư” do đột biến, rồi bón phân, tưới nước cho cái “hạt ung” đó lớn lên.
Khi hệ miễn dịch bị “bẻ lái”
Đáng lẽ, miễn dịch sinh ra để tiêu diệt tế bào bất thường. Nhưng trong vi môi trường khối u, viêm mạn thường bị ung thư “bẻ hướng” để phục vụ lợi ích của nó.
Xuất hiện một “đội quân bảo vệ” cho khối u:
- TAM (đại thực bào kiểu M2): giúp tạo mạch, mở đường xâm lấn.
- MDSC và Treg: làm yếu T-cell và NK – những tế bào có nhiệm vụ giết ung thư.
- Các cytokine như IL-6, TGF-β: vừa duy trì viêm, vừa thúc đẩy tế bào ung thư mang đặc tính “tế bào gốc”, kháng trị và tái phát.
Lúc này, viêm không còn là “lính cứu hỏa”, mà trở thành vệ sĩ của khối u.
Nhưng viêm cũng có “mặt chính nghĩa”: Không phải mọi dạng viêm đều xấu. Khi miễn dịch đi đúng hướng:
- T-cell CD8⁺ và NK nhận diện và tiêu diệt tế bào ung thư,
- Tế bào tua (DC) trình diện kháng nguyên, “huấn luyện” hệ miễn dịch,
- IFN-γ và đáp ứng Th1 làm khối u “lộ mặt”.
Đó là nền tảng của các liệu pháp hiện đại như ức chế checkpoint (PD-1/PD-L1, CTLA-4) – gỡ “phanh” để miễn dịch quay lại tấn công ung thư. “Đúng nếp điều trị”: giảm cái nuôi u – tăng cái diệt u. Vì thế, tư duy ngày nay không phải là: dập viêm cho hết, hay kích miễn dịch cho mạnh, mà là: hạ cái viêm mà ung thư lợi dụng, và nâng cái viêm giúp cơ thể chống ung thư. Dập quá tay, miễn dịch suy, khối u càng dễ trốn. Kích bừa bãi NF-kB, viêm mạn bùng lên, lại vô tình nuôi khối u.
Kết luận nôm na: Viêm là một công cụ sinh học. Ung thư học cách dùng công cụ đó để che chắn và lớn lên. Y học phải học cách giành lại công cụ ấy cho cơ thể.
Hay nói gọn lại:
Viêm mạn là “bạn thân” của ung thư – cho đến khi miễn dịch được dạy dỗ lại để trở thành kẻ thù của nó. Thực tế, y học hiện đại đã ghi nhận một mối liên hệ rõ ràng: nơi nào viêm kéo dài, nơi đó nguy cơ ung thư thường cao hơn.
Từ đời sống: những con số “biết nói”
- Viêm phế quản mạn / COPD – ung thư phổi: Người mắc COPD có nguy cơ ung thư phổi cao hơn dân số chung khoảng 2–5 lần, ngay cả khi đã loại trừ yếu tố hút thuốc trong nhiều nghiên cứu dịch tễ. Đường thở bị viêm, sửa chữa và tái tạo liên tục trong nhiều năm tạo ra “mảnh đất” thuận lợi cho tế bào đột biến xuất hiện và được chọn lọc.
- Viêm dạ dày mạn do Helicobacter pylori – ung thư dạ dày: WHO xếp H. pylori là tác nhân sinh ung nhóm 1. Người nhiễm vi khuẩn này có nguy cơ ung thư dạ dày cao hơn người không nhiễm khoảng 2–6 lần. Chuỗi quen thuộc là: viêm → teo niêm mạc → dị sản ruột → loạn sản → ung thư.
- Viêm đại tràng mạn (IBD) – ung thư đại tràng: Sau 8–10 năm mắc viêm loét đại tràng hoặc Crohn, nguy cơ ung thư đại trực tràng bắt đầu tăng rõ và tiếp tục tăng theo thời gian mắc bệnh.
- Viêm gan B, C mạn – ung thư gan (HCC): Trên toàn cầu, phần lớn ung thư gan xuất phát từ nền viêm gan mạn và xơ gan. Viêm kéo dài khiến gan liên tục bị phá hủy rồi tái tạo, tạo điều kiện cho đột biến tích lũy.
Những ví dụ này cho thấy một quy luật rất “đời”: Viêm càng lâu, cơ thể càng phải sửa chữa nhiều – mà sửa chữa càng nhiều thì càng dễ sai.
Bước sang khoa học, viêm làm gì với tế bào?: Trong viêm mạn, các tế bào miễn dịch giải phóng ROS/RNS – những “chất oxy hóa mạnh” để diệt vi khuẩn. Nhưng đồng thời, chúng cũng có thể làm hỏng DNA của chính tế bào cơ thể. DNA hỏng, nếu không được sửa đúng, sẽ trở thành đột biến – viên gạch đầu tiên của ung thư.
Song đó mới chỉ là phần mở đầu. Viêm mạn còn bật lên các “công tắc sống còn” bên trong tế bào, đặc biệt là hai trục nổi tiếng: NF-κB và STAT3.
Hai trục này giúp tế bào:
- Kháng chết theo chương trình (không chịu tự hủy),
- Tăng sinh nhanh hơn,
- Tạo mạch máu mới để nuôi khối u,
- Và dễ xâm lấn sang mô xung quanh.
Nói nôm na, viêm mạn không chỉ tạo ra “hạt giống” đột biến, mà còn bón phân, tưới nước cho cái hạt đó lớn lên.
Khi hệ miễn dịch bị “bẻ lái”: Đáng lẽ, miễn dịch sinh ra để tiêu diệt tế bào bất thường. Nhưng trong vi môi trường khối u, viêm mạn thường bị ung thư “bẻ hướng”. Xuất hiện một “đội quân bảo vệ” cho khối u:
- TAM (đại thực bào kiểu M2): giúp tạo mạch, mở đường xâm lấn.
- MDSC và Treg: làm yếu T-cell và NK – những tế bào có nhiệm vụ giết ung thư.
- Các cytokine như IL-6, TGF-β: vừa duy trì viêm, vừa thúc đẩy tế bào ung thư mang đặc tính “tế bào gốc”, kháng trị và tái phát.
Lúc này, viêm không còn là “lính cứu hỏa”, mà trở thành vệ sĩ của khối u.
Nhưng viêm cũng có “mặt chính nghĩa”
Không phải mọi dạng viêm đều xấu. Khi miễn dịch đi đúng hướng:
- T-cell CD8⁺ và NK nhận diện và tiêu diệt tế bào ung thư,
- Tế bào tua (DC) trình diện kháng nguyên, “huấn luyện” hệ miễn dịch,
- IFN-γ và đáp ứng Th1 làm khối u “lộ mặt”.
Đó là nền tảng của các liệu pháp hiện đại như ức chế checkpoint (PD-1/PD-L1, CTLA-4) – gỡ “phanh” để miễn dịch quay lại tấn công ung thư. Theo đó ta “hạ” cái viêm mà ung thư lợi dụng, và “nâng” cái viêm giúp cơ thể chống ung thư. Dập viêm quá tay, miễn dịch suy, khối u càng dễ trốn.
Kích bừa bãi NF-kB viêm mạn bùng lên, lại vô tình nuôi khối u.
Kết luận nôm na: nếu coi viêm là một công cụ sinh học, thì Ung thư học cách dùng công cụ đó để che chắn và lớn lên. Y học phải học cách giành lại công cụ ấy cho cơ thể.
Hay nói gọn lại: Viêm mạn là “bạn đồng hành” của các tế bào ung thư từ khi chúng manh nha hình thành – cho đến khi hệ miễn dịch của tế bào viêm được huấn luyện lại thì chúng sẽ nhận diện và tiêu diệt chính những tế bào ung thư ấy.
Bác sỹ Hoàng Sầm, mọi phản biện của đồng nghiệp xin gửi về zalo 0977356913