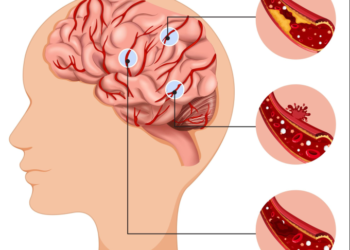
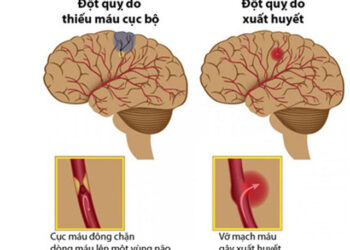
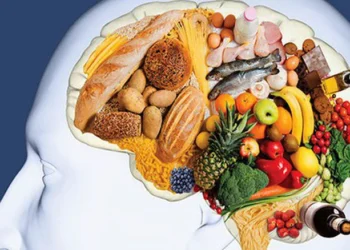
Một số loại rau củ có tác dụng hỗ trợ chữa ung thư.
Lời bạt: Nhóm biên soạn đưa những thông tin dưới đây, người mắc loại ung thư khác nhau, nguy cơ...
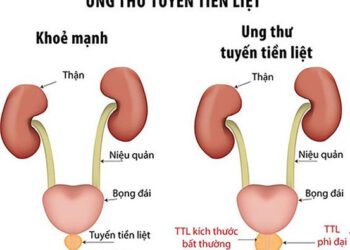
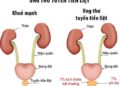
Điều trị ung thư tuyến tiền liệt bằng thuốc nam
Mời xem toàn văn báo cáo tại đây: Thuoc-nam-trong-ho-tro-ung-thu-tuyen-tien-liet
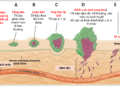
Thuốc đông – nam dược với bệnh ung thư
Mời xem toàn văn báo cáo tại đây: Hỗ trợ điều trị ung thư bằng thuốc Đông - Nam dược

Địa chỉ: Số 166, đường Tích Lương, tổ 1, phường Tích Lương, thành phố Thái Nguyên
Điện thoại: 1800 8187
Email: hoangsam.yhocbandia@gmail.com
CHUỖI PHÒNG KHÁM
PHÒNG KHÁM CHUYÊN KHOA Y HỌC CỔ TRUYỀN
- Đ/C: Lô 12B, Ngõ 131, Ngọc Hồi, Hoàng Liệt, Hoàng Mai, Hà Nội
- ĐT: 0904.134.909
PHÒNG CHẨN TRỊ Y HỌC CỔ TRUYỀN TẢ PHÌN HỒ
- Đ/C: Thôn Phìn Hồ 3, xã Tân Thành, huyện Bắc Quang, tỉnh Hà Giang
- ĐT: 0981.406.360
PHÒNG KHÁM NỘI TÂM THẦN - THẦN KINH
- Đ/C: Số 166, tổ 1, phường Tích Lương, TP Thái Nguyên
- ĐT: 0978.875.700
PHÒNG KHÁM NỘI TỔNG HỢP 538
- Đ/C: Số 538, Lương Ngọc Quyến, TP Thái Nguyên
- ĐT: 0913.618.359
DU LỊCH TẢ PHÌN HỒ
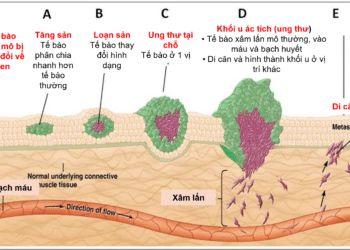
NGHIÊN CỨU
ƯNG THƯ
Báo cáo ca lâm sàng phối hợp điều trị Đông Nam dược cho bệnh nhân nghi ngờ Đa u tủy xương cao tuổi – trường hợp lâm sàng tại Việt Nam
Tác giả: Hoàng Sầm, Hoàng Khải Lập, Hoàng Hà, Viện Y học bản địa Việt Nam I. THÔNG TIN BỆNH...
Read moreTIM MẠCH
BÀI MỚI
Báo cáo ca lâm sàng phối hợp điều trị Đông Nam dược cho bệnh nhân nghi ngờ Đa u tủy xương cao tuổi – trường hợp lâm sàng tại Việt Nam
Tác giả: Hoàng Sầm, Hoàng Khải Lập, Hoàng Hà, Viện Y học bản địa Việt Nam I. THÔNG TIN BỆNH...
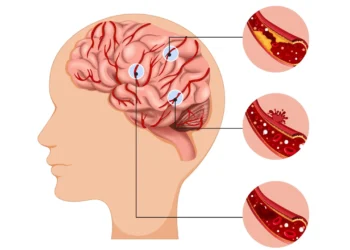
Một số loại rau củ có tác dụng hỗ trợ chữa ung thư.
Lời bạt: Nhóm biên soạn đưa những thông tin dưới đây, người mắc loại ung thư khác nhau, nguy cơ...
Điều trị ung thư tuyến tiền liệt bằng thuốc nam
Mời xem toàn văn báo cáo tại đây: Thuoc-nam-trong-ho-tro-ung-thu-tuyen-tien-liet
Thuốc đông – nam dược với bệnh ung thư
Mời xem toàn văn báo cáo tại đây: Hỗ trợ điều trị ung thư bằng thuốc Đông - Nam dược
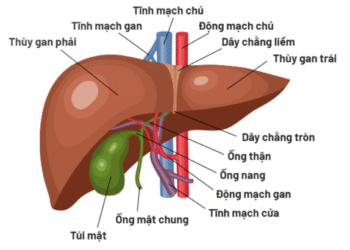
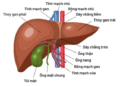
Hỗ trợ điều trị ung thư gan bằng thuốc Nam
Mời xem toàn văn báo cáo tại đường link sau: Thuốc Nam trong hỗ trợ điều trị ung thư gan
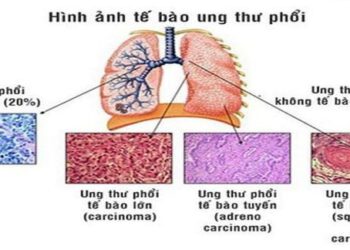
Thuốc Nam trong hỗ trợ điều trị ung thư phổi
Mời xem toàn văn báo cáo tại đường link sau: Thuốc Nam hỗ trợ điều trị ung thư phổi
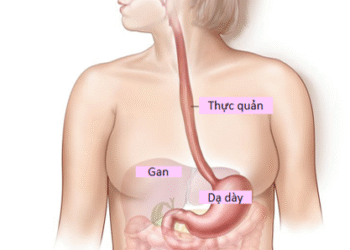
Thuốc Nam trong hỗ trợ điều trị ung thư thực quản
Mời xem toàn văn báo cáo tại đường link: Thuốc Nam hỗ trợ điều trị ung thư thực quản
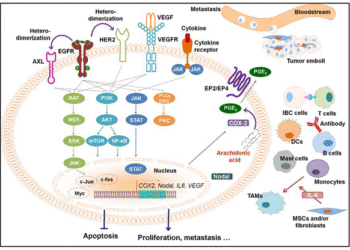
Nghệ đen – Dược liệu tiềm năng chống ung thư phổi và tuyến tiền liệt
Nghệ đen (Curcuma zedoaria) hay còn gọi là Nga truật là một loại dược liệu thuộc họ Gừng (Zingiberaceae), được...
Cúc thơm – Tiềm năng điều trị u đa tủy xương
Bệnh đa u tủy xương là một dạng ung thư máu nguy hiểm, khi các tế bào tương bào ác...
Tảo nâu – Tiềm năng điều trị u limpho
Tảo nâu Nhật Bản (Cladosiphon okamuranus Tokida), còn gọi là Mozuku, là một loại tảo biển thuộc họ Chordariaceae, phân...
XEM NHIỀU NHẤT
-
Tìm hiểu trường sinh học để hiểu thêm về tâm linh, ngoại cảm, thần giao cách cảm, chữa bệnh từ xa… và một số điều trị “thần bí” khác (2)
-
Tự chăm sóc và khuyến cáo người cao tuổi trong mùa đông giá lạnh
-
Vượt qua cái chết chỉ với ba cây thuốc nam
-
Khung chậu sản khoa
-
Một số loại rau củ có tác dụng hỗ trợ chữa ung thư.
-
Thảo dược với hẹp mạch vành theo dòng thời gian
-
Chè Shan Tuyết – đặc biệt với khả năng chống ung thư
-
Tuyến Cận Giáp
-
Kích thích âm vật: truy tìm liên hệ thần kinh âm vật – cột sống
-
Chữa loãng xương không cần cung cấp bổ sung canxi
© Copyright 2015 Vietnam Indigenous Medical Institute. All rights reserved. 2024 Viện Y Học Bản Địa Việt Nam Trang thông tin nghiên cứu khoa học và chuyển giao công nghệ của Viện Y học bản địa Việt Nam & Công ty TNHH Y học bản địa Việt Nam