Chè shan tuyết – Tả Phìn Hồ
Chè Shan Tuyết được trồng trên vùng núi Tả Phìn Hồ thuộc Viện Y học bản địa Việt Nam, búp chè...
BÁC SĨ HOÀNG SẦM – NGƯỜI KHAI SƠN PHÁ THẠCH VÌ MỘT VÙNG ĐẤT
Có những người chọn ánh đèn đô thị. Có những người chọn ánh sáng từ bên trong – lặng lẽ,...
Những hiểu biết cơ bản về thiếu máu bất sản tủy
Lời bạt: Tôi có Anh bạn vong niên sinh 1948 chẳng may mắc bệnh thiểu máu bất sản tuỷ, thường...

Địa chỉ: Số 166, đường Tích Lương, tổ 1, phường Tích Lương, thành phố Thái Nguyên
Điện thoại: 1800 8187
Email: hoangsam.yhocbandia@gmail.com
CHUỖI PHÒNG KHÁM
PHÒNG KHÁM CHUYÊN KHOA Y HỌC CỔ TRUYỀN
- Đ/C: Lô 12B, Ngõ 131, Ngọc Hồi, Hoàng Liệt, Hoàng Mai, Hà Nội
- ĐT: 0904.134.909
PHÒNG CHẨN TRỊ Y HỌC CỔ TRUYỀN TẢ PHÌN HỒ
- Đ/C: Thôn Phìn Hồ 3, xã Tân Thành, huyện Bắc Quang, tỉnh Hà Giang
- ĐT: 0981.406.360
PHÒNG KHÁM NỘI TÂM THẦN - THẦN KINH
- Đ/C: Số 166, tổ 1, phường Tích Lương, TP Thái Nguyên
- ĐT: 0978.875.700
PHÒNG KHÁM NỘI TỔNG HỢP 538
- Đ/C: Số 538, Lương Ngọc Quyến, TP Thái Nguyên
- ĐT: 0913.618.359
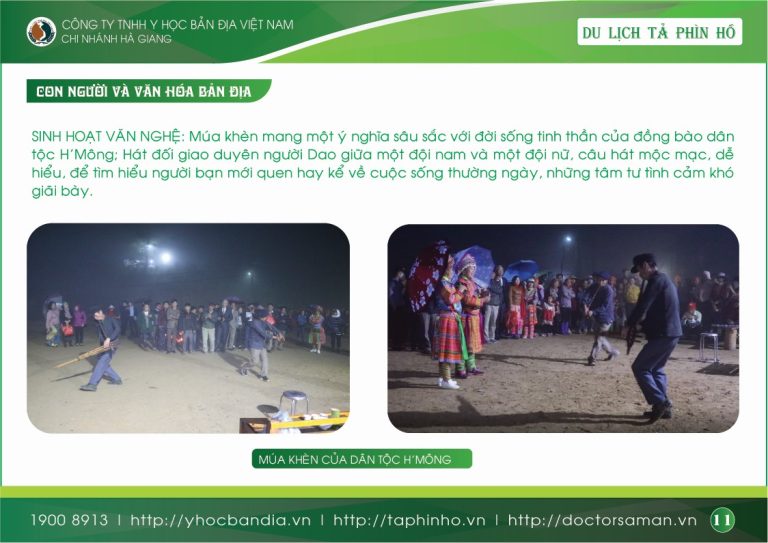
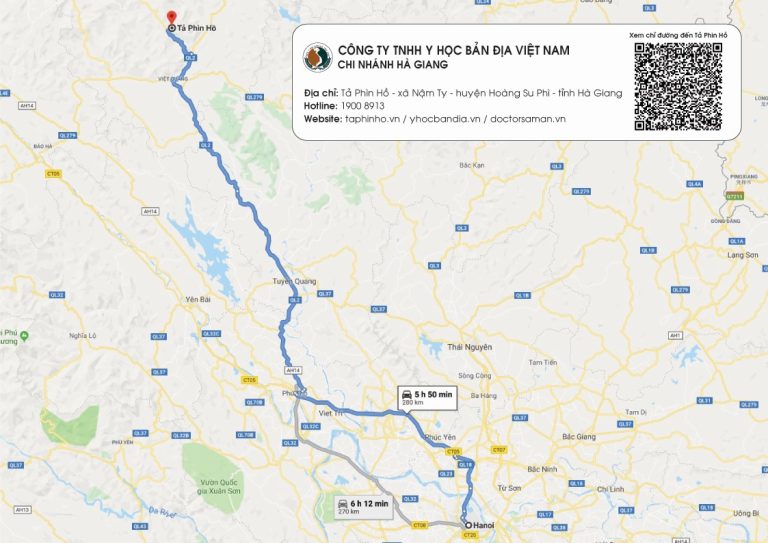
DU LỊCH TẢ PHÌN HỒ
NGHIÊN CỨU
ƯNG THƯ
Tadalafil – Cơ hội mới trong điều hòa miễn dịch ở ung thư biểu mô vảy cổ tử cung?
Biên soạn: Hoàng Sầm – Viện Y học bản địa Việt Nam. Ung thư cổ tử cung, đặc biệt là...
Read moreDetailsTIM MẠCH
BÀI MỚI
GIỮ GÌN “ĐỘI SỬA GEN” – CÁCH PHÒNG UNG THƯ TỪ GỐC RỄ
Ở khắp vùng rẻo cao Tây Bắc – từ Tuần Giáo (Điện Biên), Thanh Sơn (Phú Thọ), đến tận Hà...
Chè shan tuyết – Tả Phìn Hồ
Chè Shan Tuyết được trồng trên vùng núi Tả Phìn Hồ thuộc Viện Y học bản địa Việt Nam, búp chè...
BÁC SĨ HOÀNG SẦM – NGƯỜI KHAI SƠN PHÁ THẠCH VÌ MỘT VÙNG ĐẤT
Có những người chọn ánh đèn đô thị. Có những người chọn ánh sáng từ bên trong – lặng lẽ,...
Những hiểu biết cơ bản về thiếu máu bất sản tủy
Lời bạt: Tôi có Anh bạn vong niên sinh 1948 chẳng may mắc bệnh thiểu máu bất sản tuỷ, thường...
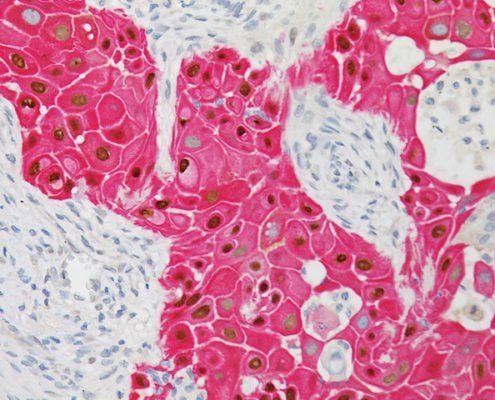
NHỮNG HIỂU BIẾT CƠ BẢN VỀ XƠ GAN VÀ CÁC ĐỊNH HƯỚNG ĐIỀU TRỊ
Lời bạt: cách đây 50 năm các tác giả hiểu về xơ gan đã đúng nhưng còn rất sơ sài,...
Tadalafil – Cơ hội mới trong điều hòa miễn dịch ở ung thư biểu mô vảy cổ tử cung?
Biên soạn: Hoàng Sầm – Viện Y học bản địa Việt Nam. Ung thư cổ tử cung, đặc biệt là...
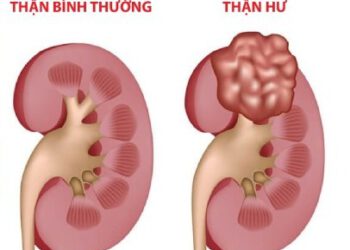
Sinh lý bệnh của Hội chứng thận hư
Lời bạt: Hiện nay Viện Y học bản địa Việt Nam đã và đang nghiên cứu lại cách chữa hội...
Tổng quan sinh lý học tóc và sắc tố melanin
I. CẤU TRÚC SINH HỌC CỦA NANG TÓC VÀ VAI TRÒ CỦA MELANOCYTE TRONG QUÁ TRÌNH SẮC TỐ HÓA Nang...
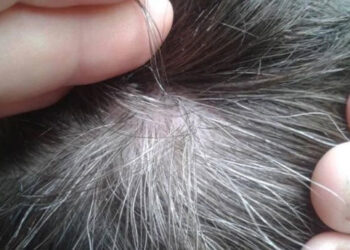
Bước đầu nghiên cứu bạc tóc và bạc tóc sớm
1. Giảm stress oxy hóa – Bảo vệ melanocyte 1.1 Tổng quan: Vai trò của stress oxy hóa trong bạc...
Thoái hóa chất trắng: Cơ chế bệnh sinh và cập nhật chiến lược điều trị dựa trên chứng cứ lâm sàng
Tóm tắt Thoái hóa chất trắng là quá trình bệnh lý phức tạp, liên quan đến nhiều cơ chế bệnh...
XEM NHIỀU NHẤT
-
Tìm hiểu trường sinh học để hiểu thêm về tâm linh, ngoại cảm, thần giao cách cảm, chữa bệnh từ xa… và một số điều trị “thần bí” khác (2)
-
Tự chăm sóc và khuyến cáo người cao tuổi trong mùa đông giá lạnh
-
Một số loại rau củ có tác dụng hỗ trợ chữa ung thư.
-
Khung chậu sản khoa
-
Vượt qua cái chết chỉ với ba cây thuốc nam
-
Những loại hoa quả có lợi cho người đang điều trị ung thư
-
GIỮ GÌN “ĐỘI SỬA GEN” – CÁCH PHÒNG UNG THƯ TỪ GỐC RỄ
-
Thảo dược với hẹp mạch vành theo dòng thời gian
-
Chè Shan Tuyết – đặc biệt với khả năng chống ung thư
-
Tuyến Cận Giáp
© Copyright 2015 Vietnam Indigenous Medical Institute. All rights reserved. 2024 Viện Y Học Bản Địa Việt Nam Trang thông tin nghiên cứu khoa học và chuyển giao công nghệ của Viện Y học bản địa Việt Nam & Công ty TNHH Y học bản địa Việt Nam