Nguyên tắc chung tư vấn, dự phòng cho người bệnh Đái tháo đường
TS.BS. Lê Phong

Một vài lưu ý khi đọc bài viết này:
- Người bệnh (NB) là những người trưởng thành >18 tuổi, bao gồm cả những NB bị mắc ĐTĐ type 1 hoặc type 2 hoặc ĐTĐ do nguyên nhân khác chưa có biến chứng.
- Đái tháo đường (ĐTĐ) type 1 ở người < 18 tuổi và ĐTĐ thai kỳ, việc tư vấn hoàn toàn khác, đây là những tường hợp đặc biệt, đòi hỏi phương pháp tư vấn khác.
- Đối với chế độ ăn: Medical Nutrition Therapy (MNT)- Dinh dưỡng điều trị là một khái niệm bao chùm toàn bộ quá trình sử dụng dinh dưỡng đặc biệt nhằm điều trị đáp ứng bệnh lý của từng bệnh như chấn thương, bệnh mãn tính hay dự phòng ngăn ngừa sự tiến triển của bệnh.
ADA/IDF/AACE/ACE khuyến cáo rõ ràng về từ KIÊNG, cần tránh sử dụng từ ăn "kiêng", hay thuật ngữ cơ cấu bữa ăn (những gì mà người bệnh được dạy) và rồi " cách ăn hoặc theo khẩu phần dinh dưỡng" (cơ cấu hoặc thành phần các bữa ăn) cần được thay thế một cách thích hợp, phù hợp với người bệnh, hãy hướng dẫn cách đơn giản nhất để NB có thể áp dụng được. Hướng dẫn thực hành lâm sàng dinh dưỡng không những chỉ nhấn mạnh cơ bản về ăn lành mạnh cho trẻ em, người bệnh mà còn phải tạo cho họ khoái khẩu.
- Đối với hoạt động thể lực: Tương tự như chế độ ăn, thuật ngữ " tập thể dục" nên được loại bỏ và có thể là một rào cản cho người bệnh. Thuật ngữ " hoạt động thể lực nên cần thiết được thay thế.
I. Dịch tễ học của bệnh
1.1. Dịch tễ học ĐTĐ trên Thế giới
Theo số liệu gần đây nhất (2019) của IDF (International Diabetes Foundation- Liên đoàn ĐTĐ Thế giới) thì ngày nay trên thế giới:
- Có 425 triệu người bị mắc bệnh ĐTĐ, ngoài ra có 1 triệu trẻ em bị mắc bệnh ĐTĐ1
- Trung bình cứ hai người lớn bị ĐTĐ thì còn có 1 người bị bệnh ĐTĐ nhưng chưa được chẩn đoán, IDF ước tính hiện số NB chưa được chẩn đoán là 212 triệu người.
- Chi phí cho chẩn đoán và điều trị bệnh ĐTĐ chiếm 12% tổng ngân sách Y tế toàn cầu, khoảng 727 tỷ USD.Tính trung bình hiện nay, chi phí cho một người bệnh ĐTĐ 800USD.
- 2/3 NB (327 triệu) chủ yếu sảy ra ở lứa tuổi lao động 30-60 tuổi, làm giảm thiểu khả năng lao động của gia đình và xã hội.
- 3/4 NB sống ở các quốc gia có thu nhập trung bình hoặc thu nhập thấp, là gánh nặng chi phí nguồn lực.
1.2. Dịch tễ học ĐTĐ ở Việt Nam
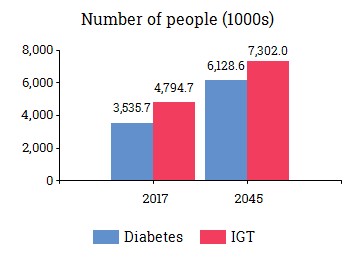
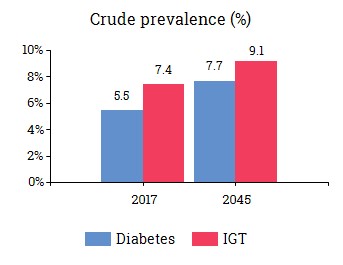
Nguồn số liệu IDF -2018
II. Khái Niệm về Dự phòng lâm sàng
2.1.Dự phòng cấp I
Là dự phòng những người có yếu tố nguy cơ để không thể tiến triển thành bệnh. VD những đối tượng bị tiền ĐTĐ sẽ được quản lý hướng dẫn thay đổi lối sống làm chậm sự tiến triển hoặc không thể tiến triển thành ĐTĐ.
2.2. Dự phòng cấp II
Là dự phòng cho những người đã bị bệnh nhưng không thể mắc các biến chứng của bệnh. VD: NB ĐTĐ2 không bị mắc các biến chứng cấp tính hoặc mãn tính. Khả năng này hoàn toàn có thể dự phòng nếu chúng ta điều trị tích cực kiểm soát tốt glucose máu, HbA1C và kết hợp với tuân thủ khám và điều trị của NB.
2.3. Dự phòng cấp III
Là dự phòng, nếu NB có biến chứng không thể tàn phế
III. Nguyên tắc điều trị bệnh ĐTĐ
Khuyến cáo gần đây của WHO/ADA (Tổ chức Y tế Thế giới/ Liên đoàn đái tháo đường Hoa Kỳ) nêu lên rất cụ thể việc tuân thủ điều trị các bệnh mãn tính nói chung và bệnh ĐTĐ nói riêng. Tuy nhiên, xuyên suốt cho việc xây dựng nguyên tắc điều trị là đòi hỏi về CÁ THỂ HÓA NGƯỜI BỆNH, có nghĩa là việc điều trị bệnh cho từng NB sẽ khác nhau, không có công thức chung cho tất cả NB, hay cụ thể là không NB nào điều trị giống người bệnh nào.
Mỗi nguyên tắc điều trị là một lĩnh vực chuyên sâu khác nhau, thày thuốc nắm vững thực tiễn về tình hình bệnh mà người bệnh hiện đang mắc để từ đó có thái độ tư vấn khác nhau cho từng cá nhân NB, hay nói một cách khác, NB ĐTĐ phải được cá thể hóa khi điều trị với khuyến cáo dựa theo sơ đồ qui chuẩn: ABCDE2 bao gồm:
- A (Age): ở mỗi lứa tuổi khi mắc bệnh sẽ có yêu cầu và đòi hỏi đáp ứng về thay đổi lối sống khác nhau. Chẳng hạn tuổi 80 khi mắc bệnh ĐTĐ thì khẩu phần ăn, chế độ thuốc, biện pháp kiểm soát glucose máu cũng khác so với NB trẻ tuổi.
- B (BMI): ở từng phân độ khác nhau về thừa cân, béo phì thì xây dựng khẩu phần ăn cũng khác nhau, chế độ thuốc, loại thuốc khác nhau nhất là lựa chọn các loại thuốc hạ glucose máu.
- C (Comorbidities ): các biến chứng hiện NB đang mắc phải, ngoài việc điều trị bệnh ĐTĐ thì còn phải điều trị các bệnh biến chứng do ĐTĐ gây ra, như THA, mạch vành, sơ gan, suy thận...thì việc sử dụng thuốc hạ glucose máu (có tiêm insuline hay không tiêm insuline) và kiểm soát glucose máu...cũng đặt ra mục tiêu khác nhau.
- D (Duration): thời gian mà NB mắc bệnh ĐTĐ.
- E (Economic): điều kiện chi trả người bệnh, NB có BHYT hay không? nguồn kinh phí chi trả ngoài BHYT thế nào, hoàn cảnh sống...để từ đó có thể tư vấn dinh dưỡng, hoạt động thể lực cho phù hợp.
- E (Equipment): trang thiết bị, điều kiện hậu cần của cơ sở Y tế nơi NB khám, điều kiện trang thiết bị hỗ trợ cho NB, như máy test nhanh glucose máu
Tuy nhiên, ngoài việc dựa trên những thực trạng sơ đồ ABCDE2 thì 4 nguyên tắc chính của điều trị ĐTĐ như sau:
- Chế độ dinh dưỡng hợp lý cho người bệnh
- Hoạt động thể lực
- Thuốc và tuân thủ điều trị
- Người bệnh tự chăm sóc cơ thể
IV. Tư vấn về Dinh dưỡng – hay còn gọi là Ăn như thế nào

Trước hết chúng ta phải làm quen với thuật ngữ: "Liệu pháp dinh dưỡng y tế" (Medical Nutrition Therapy) được định nghĩa là việc sử dụng các dịch vụ dinh dưỡng đặc hiệu để điều trị bệnh, tình trạng chấn thương hoặc tình trạng bệnh nào đó. Lần đầu tiên MNT được giới thiệu vào năm 1994 bởi Hiệp hội Dinh dưỡng Hoa Kỳ để nói rõ hơn về quá trình trị liệu dinh dưỡng. MNT liên quan đến việc đánh giá tình trạng dinh dưỡng của NB và điều trị thực tế, bao gồm trị liệu dinh dưỡng, tư vấn và sử dụng các chất bổ sung dinh dưỡng chuyên biệt.
Ngày nay, Chuyên gia dinh dưỡng đã sử dụng MNT như một biện pháp can thiệp chế độ ăn uống để ngăn ngừa hoặc điều trị các tình trạng sức khỏe khác gây ra hoặc trở nên tồi tệ hơn do thói quen ăn uống không lành mạnh. Nghiên cứu can thiệp DPP (Diabetes Prevention Program) đã chứng minh giảm 7% trọng lượng nếu duy trì chế độ ăn và hoạt động thể lực thích hợp. Trong NC của DPP, tỷ lệ mắc bệnh ĐTĐ đã giảm 58% trong 3 năm. Theo dõi trong nghiên cứu về kết quả của chương trình phòng chống bệnh đái tháo đường đã cho thấy giảm đáng kể tỷ lệ tiến triển tiền ĐTĐ thành bệnh ĐTĐ2 là 34% sau 10 năm và 27% sau 15 năm.
Bằng chứng cho thấy rằng không có một tỷ lệ lý tưởng về lượng calo từ carbohydrate, protein và lipid cho tất cả những người mắc bệnh ĐTĐ. Do vậy, việc cân đối dinh dưỡng phải dựa trên đánh giá cá nhân về các kiểu ăn uống hiện tại, sở thích cá nhân (ví dụ: truyền thống, văn hóa, tôn giáo, niềm tin và mục tiêu sức khỏe, sinh thái) và mục tiêu trao đổi chất.
Một khuyến cáo gần đây về bữa ăn Địa Trung Hải, Phương pháp ăn để ngăn chặn tăng huyết áp (The Mediterranean, Dietary Approaches to Stop Hypertension-DASH), kế hoạch ăn uống dựa trên thực vật là những ví dụ về các chế độ ăn uống lành mạnh đã cho thấy kết quả tích cực trong nghiên cứu. Ngoài ra, nghiên cứu chỉ ra rằng kế hoạch ăn ít carbohydrate có thể giúp cải thiện tình trạng tăng glucose máu và có khả năng giảm lượng thuốc hạ glucose máu cho những người mắc bệnh ĐTĐ2
4.1. Nguyên tắc
Khẩu phần ăn của NB phải đảm bảo phù hợp với
- Tuổi
- Giới
- Nghề nghiệp
- Dân tộc, vùng miền
- Điều kiện kinh tế
- Phong tục tập quán địa phương, các loại thức ăn sẵn có, theo mùa
- Thực trạng về NB như mỡ máu, acid Uric...
4.2. Mục đích của chế độ ăn
- Kiểm soát nồng độ glucose máu trở về giới hạn bình thường hoặc cố gắng ở mức an toàn để ngăn ngừa và giảm nguy cơ hoặc biến chứng.
Khuyến nghị đường máu cho người lớn mắc bệnh ĐTĐ (không mang thai) theo khuyến cáo ADA 2017
+ HbA1c: < 7.0%
+ Đường máu mao mạch trước ăn: 4.4 – 7.2 mmol/l (80 – 130mg/dl)
+ Đường máu mao mạch 2h sau ăn: < 10.0 mmol/l (< 180mg/dl)
+ Kiểm soát nồng độ lipit và lipoprotein ở giới hạn bình thường
- Phòng hoặc làm chậm thời gian tiến triển các biến chứng của đái tháo đường như các biến chứng vi mạch (cơ quan tổn thương: mắt, thận, hệ tim mạch)
- Duy trì hoặc đạt cân nặng và vòng eo ở mức độ bình thường .
4.3. Xây dựng khẩu phần ăn
4.3.1. Lựa chọn thực phẩm
a. Chất đường, bột
Gạo (gạo tẻ, gạo nếp, gạo lứt...) ngày ăn khoảng 200-300g tương đương với 4 lưng bát cơm. Khoai, củ từ (khoai lang, khoai sọ, sắn…) ngày ăn khoảng từ 200 - 400gam. Cẩn thận ăn khoai tây, miến dong, bánh mỳ vì các loại này dễ làm tăng nhanh đường máu (1 ngày mỗi loại chỉ nên ăn 1 lần, tối đa là 2 lần từ 100 -150g). Bánh ngọt (không nên ăn quá 30 gam/ngày). Cẩn thận khi sử dụng đường, kẹo, mật ong trừ khi bị hạ đường máu.
b. Chất béo
Khẩu phần chất béo toàn phần cao có liên quan tới hàm lượng Insulin lúc đói cao hơn và chỉ số nhạy cảm Insulin thấp hơn. Khẩu phần chất béo no <7% tổng số năng lượng. Tăng cường ăn dầu thực vật vì dầu chứa nhiều a xít béo không no cần thiết, một ngày ăn khoảng 10-20g (dầu đậu nành, vừng, dầu oliu). Không nên dùng bơ, óc, lòng, phủ tạng, đồ hộp.
c. Chất đạm
Các loại thịt,cá (100-150g/ngày). Với trường hợp thừa cân, béo phì cần chọn thịt nạc, không ăn thịt có mỡ. Thịt gà thì cần bỏ da. Tăng cường ăn các loại đạm thực vật từ các loại đậu như đậu phụ (150-200g/ngày), sữa đậu nành không đường (200- 400 ml/ngày).
d. Chất xơ
Khẩu phần ăn được chế biến kỹ, cạn kiệt chất xơ để thúc đẩy sự phát triển của đái tháo đường. Khẩu phần khuyến nghị 20g/ngày. Chất xơ có tác dụng giảm nguy cơ tăng đường máu sau ăn, giảm cholesterol và chống táo bón. Để cung cấp chất xơ người bệnh cần ăn rau, quả chín và các thực phẩm giữ nguyên tính chất tự nhiên như gạo giã dối, ăn quả cả miếng, ăn quả cả vỏ (nếu có thể được). Để sử dụng có hiệu quả chất xơ khi chế biến thức ăn không nên xay sát quá kỹ, quá nhuyễn. Không nên sử dụng các thực phẩm tinh chế. Ăn nhiều món rau trộn sa lát, luộc và phối hợp với thực phẩm ngũ cốc.
e. Vitamin và chất khoáng
Để cung cấp đủ vitamin, chất khoáng và chất xơ, người ĐTĐ cần ăn tăng cường ăn rau quả với số lượng 300-500g rau các loại/ngày và 200-500g quả các loại/ngày chia nhiều lần. Không nên ăn quả sấy khô.
g. Nước: Uống đủ nước ít nhất 1 lít/ngày.
h. Các yếu tố khác
- Ruợu: Ruợu có nguy cơ làm hạ đuờng máu. Nguời nghiện ruợu có nguy cơ xơ gan. Nguời bệnh ĐTĐ vẫn uống đuơợc một số rượu nhẹ như ruợu vang, nhưng uống với số lượng ít, mỗi ngày chỉ uống không quá 150 ml và chia nhiều bữa, rượu nặng không quá 50ml/ngày.
- Bia: Không nên uống nhiều, 1 ngày nên uống <500 ml và chia làm 3-4 lần. Các loại nước ngọt, nước giải khát có ga: Chỉ sử dụng các loại nước không đường
- Đái tháo đường kết hợp goute không dùng các thực phẩm và đồ uống có khả năng gây đợt guote cấp: rượu, bia, cà phê, chè.
- Đái tháo đường kết hợp suy tim cần lựa chọn thực phẩm thận trọng các chất kích thích như cà phê, rượu, bia…và các thực phẩm có ga. Nên sử dụng các thực phẩm giàu Kali, thức ăn mềm, dễ tiêu hóa, ít xơ sợi.
- Các chất tạo ngọt không nên khuyên người bệnh sử dụng
- Nên nhấn mạnh đái tháo đường typ 2 kết hợp nghiện thuốc lá là những yếu tố nguy cơ chính dẫn tới biến chứng tim mạch.
Phân loại chỉ số glucose máu của một số loại thực phẩm theo quốc tế:
| CHỈ SỐ GLUCOSE MÁU | |||
| CAO | TRUNG BÌNH | THẤP | RẤT THẤP |
| >70% | 56-69% | 40-55% | <40% |
Bảng 1: Các thực phẩm có chỉ số glucose máu cao (CSĐH ≥ 70)
| Tên thực phẩm | CSGH | Tên thực phẩm | CSGH |
| Bánh mỳ trắng | 100 | Dưa hấu | 72 |
| Bánh mỳ toàn phần | 99 | Đường kính | 86 |
| Gạo trắng, miến, bột sắn | 83 | Khoai bỏ lò | 135 |
| Gạo giã dối, mỳ | 72 |
|
|
Bảng 2: Các thực phẩm có chỉ số glucose máu trung bình (CSĐH từ 56-69)
| Tên thực phẩm | CSGH | Tên thực phẩm | CSGH |
| Khoai sọ | 58 | Bánh qui | 55-56 |
| Cam | 66 |
|
|
Bảng 3: Các thực phẩm có chỉ số glucose máu thấp (CSGH từ 40 - 55)
| Tên thực phẩm | CSGH | Tên thực phẩm | CSGH |
| Chuối | 53 | Kem | 52 |
| Táo | 53 | Khoai lang | 54 |
| Nho | 43 | Khoai mì (sắn) | 50 |
| Sữa chua | 52 | Củ từ | 51 |
| Cà rốt | 49 | Đậu hạt | 49 |
| Xoài | 55 |
|
|
Bảng 4: Các thực phẩm có chỉ số glucose máu rất thấp (CSĐH <40)
| Tên thực phẩm | CSGH | Tên thực phẩm | CSGH |
| Anh Đào | 32 | Lúa mạch | 31 |
| Mận | 24 | Rau các loại | < 20 |
| Lạc | 19 | Thịt các loại | < 20 |
| Đậu tương | 18 |
|
|
4.3.2. Nhu cầu năng lượng
-BMI: <18,8: 2000Kcal/ người/ ngày
-BMI 18-22,9: 1800 Kcal/ người/ ngày
-BMI >23-25: 1600 Kcal/ người/ ngày
4.3.3. Số bữa
Xu hướng hiện nay, ít khi chia thành các bữa nhỏ, không phù hợp với tiết insulin của cơ thể, pha tiết insulin thưởng theo 3 giai đoạn tương ứng với ba bữa sáng, chiều và tối.
- Nếu NB không có biến chứng, chưa phải tiêm insulin thì không nên chia làm các bữa nhỏ.
- Nếu BN chỉ tiêm mũi nền thì cân nhắc bữa ăn phụ 21g.
- Nếu BN phải tiêm insulin nhiều mũi, thì các bữa ăn sẽ chia nhỏ, nhưng không quá nhiều bữa.
+ Năng lượng:
Người lớn: 30 kcal/ kg thể trọng lý tưởng/ ngày
Khi có thừa cân: giảm năng lượng (mục đích cần đạt là giảm 5- 10% cân nặng) nhu cầu 25 kcal/kg thể trọng lý tưởng/ ngày và cần giảm năng lượng từ từ.
Đái tháo đường kết hợp viêm cầu thận, giai đoạn hồi phục nhu cầu: 30- 35 Kcalo/Kg cân nặng chuẩn/ ngày.
Đái tháo đường kết hợp suy tim độ 3- 4 nhu cầu: 25 - 30 Kcalo/ kg cân nặng chuẩn/ ngày.
+ Glucid: 50-60 % tổng năng lượng
- Đái tháo đường kết hợp viêm cầu thận có ure máu cao hay suy thận, suy tim, gout.. cần chế độ ăn giảm đạm, nhu cầu Glucid có thể lên đến 65% tổng số năng lượng, trường hợp này cần tuyệt đối tránh các thực phẩm có chỉ số đường máu cao, cố gắng sử dụng nhiều thực phẩm có chỉ số đường máu thấp.
- Đạt được sự cân bằng giữa thuốc, glucid ăn vào, các hoạt động thể lực và stress (nếu có thể thì theo dõi định kỳ bằng máy và tự theo dõi)
- Phân phối đều glucid trong ngày.
+ Lipid: 15-25% tổng năng lượng
- Acid béo bão hoà: tối đa 10% năng lượng (gồm cả chất béo đồng phân trans)
- Acid béo không bão hoà nhiều nối đôi: tối đa 10% năng lượng.
- Giảm sử dụng các sản phẩm có nhiều Cholesterol, nhất là trong đái tháo đường có hội chứng thận hư, béo phì, cao máu áp, rối loạn mỡ máu hay các bệnh tim mạch khác
+ Protid: nhu cầu 15-25% tổng năng lượng.
Đái tháo đường kết hợp viêm cầu thận thể tăng huyết áp hoặc suy thận giai đoạn 1-2:
Nhu cầu Protid là 0, 8 g/kg cân nặng chuẩn
Đái tháo đường kết hợp suy thận mạn giai đoạn 3- 4 hoặc viêm cầu thận đang có ure máu cao nhu cầu Protid là 0,6 g/kg cân nặng chuẩn. Tỷ lệ Protit động vật/ Tổng số > 60%
Đái tháo đường kết hợp Goute; viêm cầu thận, giai đoạn hồi phục; suy tim độ 3- 4 nhu cầu protit ở mức: 0,8 - 1,0 g/kg cân nặng chuẩn.
Cần lưu ý: đối với tất cả các trường hợp giảm protit có nhu cầu Protit từ 0,8 g/kg cân nặng trở xuống cần tỷ lệ Protit Động vật/ Tổng số > 60%
Đái tháo đường kết hợp Goute cần lựa chọn thực phẩm có ít nhân Purin kiềm.
+ Chất xơ đạt 20- 25g, trong đó có đủ lượng chất xơ hoà tan.
+ Vitamin và chất khoáng: đầy đủ theo nhu cầu người bình thường.
+ NaCl: Giảm Natri < 2000mg/ ngày trong ĐTĐ kết hợp viêm cầu thận; suy thận mạn độ, suy tim. Tùy từng giai đoạn bệnh hay triệu chứng lâm sàng của suy thận hay suy tim có mức giảm Natri khác nhau.
Giảm Kali: < 1000 mg/ ngày trong suy thận hay viêm cầu thận có ure máu cao.
Tăng cường Kali trong ĐTĐ kết hợp suy tim hay tăng huyết áp.
+ Nước: nhu cầu trung bình là 40 ml/ kg cân nặng/ ngày.
Nhu cầu tăng ở bệnh nhân có mất dịch bất thường như ra mồ hôi nhiều, nôn, tiêu chảy.., những trường hợp này cần cộng thêm lượng dịch đã mất vào nhu cầu. Đái tháo đường két hợp Goute cần cung cấp ít nhất 1,5 lít nước một ngày, và nên sử dụng nước khoáng.
Một số trường hợp ở những bệnh nhân suy thận, suy tim, viêm cầu thận có ure máu cao có chỉ định giảm lượng nước, lượng nước đưa vào cơ thể cần đạt cân bằng lượng nước vào ra theo công thức sau:
V nước = V nước tiểu + V dịch mất bất thường (sốt, nôn, ỉa chảy…) + 300 đến 500 ml (tùy mùa).
+ Rượu, bia:
Uống rượu vừa phải không có tác dụng bất lợi lớn trong việc kiểm soát đường máu lâu dài ở những người mắc bệnh ĐTĐ. Rủi ro liên quan đến tiêu thụ rượu bao gồm hạ đường máu (đặc biệt đối với những người sử dụng liệu pháp điều trị bằng insulin hoặc insulin), tăng cân và tăng đường máu (đối với những người tiêu thụ quá nhiều). Những người mắc bệnh ĐTĐ có thể làm theo các hướng dẫn tương tự như những người không bị ĐTĐ nếu họ muốn uống. Đối với phụ nữ, không nên uống nhiều hơn một ly mỗi ngày và hai ly cho nam giới.
Một thức uống tương đương với bia 12 oz (354 ml), ly rượu vang 5 oz (148ml) hoặc rượu mạnh chưng cất 1,5 oz (45ml). 1oz= 29,5ml.
+ Chất ngọt không tạo năng lượng (nonnutritive sweeteners)
Đối với một số người mắc bệnh ĐTĐ đã quen với các sản phẩm làm ngọt bằng đường, chất làm ngọt không có dinh dưỡng (chứa ít hoặc không chứa calo) có thể là một sự thay thế chấp nhận được cho các chất làm ngọt dinh dưỡng khi tiêu thụ. Mặc dù việc sử dụng chất làm ngọt không có dinh dưỡng dường như không có tác dụng đáng kể trong việc kiểm soát đường máu, nhưng chúng có thể làm giảm lượng calo và lượng carbohydrate tổng thể. Hầu hết các đánh giá hệ thống và phân tích tổng hợp cho thấy việc sử dụng chất làm ngọt không có lợi cho việc giảm cân. Tuy nhiên, một số nghiên cứu cho thấy mối liên quan với tăng cân. Nhìn chung, mọi người được khuyến khích giảm cả đồ uống có vị ngọt và không có chất dinh dưỡng và sử dụng các lựa chọn thay thế khác, chú trọng vào lượng nước uống hàng ngày.
4.3.4. Một số lưu ý khi tư vấn về dinh dưỡng
- Không làm tăng đường máu nhiều sau ăn. Không làm hạ đường máu lúc xa bữa ăn.
- Người bệnh ĐTĐ nên ăn điều độ, đúng giờ không để đói quá, không để no quá.
- Không nên thay đổi quá nhanh và nhiều cơ cấu cũng như là khối lượng của các bữa ăn. Thực phẩm chứa Glucid cần được phân bố trong các bữa ăn theo đúng nhu cầu so với năng lượng của bữa ăn.
- Không nên sử dụng từ KIÊNG hay HẠN CHẾ ăn khi tư vấn NB ĐTĐ nói chung và NB khác nói riêng.
Theo bảng quy đổi hệ đo lường như sau:
Thìa cà phê, muỗng cà phê có nhiều loại nên định nghĩa chuẩn sẽ ăn cứ theo tbsp và tsp. Trong đó, tbsp là teabespoon, hệ thống đo lường chuyên dụng của chuyên gia làm bánh, dùng phổ biến trong việc nấu nướng, làm bánh hoặc tạo ra mỹ phẩm handmade. Còn tsp là teaspoon, bộ đô lường theo thể tích nước ngoài, nhỏ hơn đơn vị tbsp. Như vậy, người Việt thường dùng tsp cho thìa, muỗng cà phê. Còn tbsp dùng để chỉ thìa canh.
- 1 thìa, muỗng cà phê = 1 tsp = 5 ml.
- 1/2 thìa, muỗng cà phê = 1/2 tsp = 2,5 ml.
- 1 thìa canh = 1 tbsp = 15 ml.
- 1/2 thìa canh = 1/2 tbsp = 7,5 ml.
Trong đó: 5 ml = 5 gam
Do đó : 1 thìa, muỗng cà phê = 5 gam.
Cách qui đổi WHO
WHO khuyến cáo dùng 5 gr muối ăn/người/ngày tương đương với 02 thìa sữa chua muối/người/ngày. Lượng muối ăn vào phải bao gồm cả nước mắm và xì dầu để chấm.
Do vậy Khi quy đổi 5gr muối, Viện Dinh dưỡng quốc gia hướng dẫn 5 gr muối tương đương 35 gr xì dầu (7 thìa cà phê); tương đương 8gr bột canh (hơn 1,5 thìa cà phê).
Nếu chấm nước mắm, xì dầu, hay tẩm ướp thực phẩm thì lượng muối giảm xuống 1/2, có nghĩa là chỉ dùng 1 thìa sữa chua muối/ người/ ngày.
V. Hướng dẫn hoạt động thể lực
Lợi ích của việc vận động:
- Giúp người săn chắc, tránh mệt mỏi.
- Tinh thần thoải mái, thư giãn, tạo cuộc sống thanh thản.
- Ngăn ngừa bệnh thường gặp ở người cao tuổi như: tăng huyết áp, tăng mỡ trong máu, bệnh tiểu đường, đau khớp thoái hóa xương khớp ..v.v
- Giúp ăn uống ngon miệng hơn .
- Tăng chuyển hóa cơ bản làm tăng tiêu hao lượng mỡ dư thừa , ngăn tình trạng dư cân béo phì.
5.1. Hoạt động thể lực
Trong quá trình hoạt động thể lực, mức tiêu thụ oxy của toàn cơ thể có thể tăng gấp 20 lần và thậm chí mức tiêu thụ năng lượng có thể tăng lớn hơn và xảy ra ở các cơ bắp đang hoạt động.
Để đáp ứng nhu cầu năng lượng của cơ thể trong những trường hợp này, hoạt động của cơ xương với tốc độ tăng lên rất nhiều, tiêu hao nguồn glycogen và triglyceride, cũng như các axit béo tự do (FFA) có nguồn gốc từ sự phân hủy của triglyceride mô mỡ và glucose được giải phóng từ gan.
Để bảo tồn chức năng hệ thống thần kinh trung ương, lượng đường trong máu được duy trì đáng kể trong quá trình hoạt động thể lực. Hạ đường máu trong khi hoạt động thể lực hiếm khi xảy ra ở những người không mắc bệnh ĐTĐ.
Các điều chỉnh trao đổi chất bảo tồn lượng đường trong máu khi hoạt động thể chất phần lớn là qua trung gian nội tiết tố. Việc giảm insulin huyết tương và sự hiện diện của glucagon dường như là cần thiết cho sự gia tăng sớm sản xuất glucose của gan trong quá trình hoạt động thể lực, và trong khi tập thể dục kéo dài sẽ tăng glucagon và catecholamine trong huyết tương đóng vai trò chính. Những thích ứng nội tiết tố này về cơ bản bị mất ở những bệnh nhân thiếu insulin mắc bệnh ĐTĐ type1. Hậu quả là, khi những người như vậy có quá ít insulin trong tuần hoàn do điều trị không đầy đủ, việc giải phóng quá nhiều hormone đối kháng trong quá trình hoạt động thể lực có thể làm tăng nồng độ glucose và ketone trong cơ thể và thậm chí có thể làm nhiễm toan ĐTĐ.
Ngược lại, sự hiện diện của nồng độ insulin cao, do sử dụng insulin ngoại sinh, có thể làm suy giảm hoặc thậm chí ngăn chặn việc tăng cường huy động glucose và các chất nền khác gây ra bởi hoạt động thể chất và hạ đường máu có thể xảy ra sau đó. Mối quan tâm tương tự tồn tại ở bệnh nhân với bệnh ĐTĐ2 trên liệu pháp insulin hoặc sulfonylurea, tuy nhiên, nói chung, hạ đường máu trong khi hoạt động thể lực có xu hướng ít xảy ra ở những NB này. Thật ra ở bệnh nhân ĐTĐ, hoạt động thể lực có thể cải thiện độ nhạy insulin và hỗ trợ giảm đường máu mức độ trong phạm vi bình thường.
Hoạt động thể lực (Physical Activities) được ADA/IDF/AACE/ACE khuyến cao với 4 hình thức:
1. ĐI BỘ
2. ĐẠP XE
3. LÀM VƯỜN
4. BƠI LỘI.
Với 4 hình thức trên các tổ chức ADA/IDF/AACE/ACE muốn nhấn mạnh:
- Không nhắc đến thuật ngữ “exercise” vì thể dục có những môn đối kháng, đòi hỏi phải có điều kiện như có bạn cùng chơi, sân bãi, thời tiết....
- Chỉ có thể lựa chọn 4 hình thức hoạt động vì hoàn toàn chủ động, đơn giản theo thứ tự từ 1 đến 4, không chi phí tốn kém, mọi người dù giàu hay nghèo đều có thể tham gia được.
5.2. Một số lưu ý khi hướng dẫn về hoạt động thể lực (HĐTL):

- Thời gian: cần thận trọng HĐTL vào buổi sáng sớm vì sau thời gian dài chưa ăn, lượng thuốc lưu trữ trong máu vẫn còn, có thể gây hạ glucose máu, nhất là NB tiêm insulin mũi nền hay mũi thứ 4 trong ngày.Thời gian HĐLT tối thiểu là 45 phút/ngày với 5 ngày trong tuần.
- Tuổi: các lứa tuổi khác nhau nhu cầu dinh dưỡng khác nhau, nên cường độ HĐTL cũng khác nhau
- Cường độ: mức độ biến chứng, thời gian mắc bệnh và tuổi khác nhau thì việc HĐTL cũng khác nhau. Những ngày đầu nên đi từ từ, thời gian ngắn, sau đó tăng dần thời gian đảm bảo
- Ở những người bệnh ĐTĐ khi hoạt động thể lực nên chuẩn bị giày, tất cẩn thận, không quá chật, không quá lỏng. Giày đảm bảo mềm, đáy giày phẳng không tổn thương bàn chân và cột sống. Khi hoạt động thể lực nên để trong túi vài viên kẹo nếu thấy có dấu hiệu hạ glucose máu thì khẩn trương ăn ngay
5.3. Phương pháp đi bộ
Đi bộ là phương pháp vận động đơn giản và thực tế nhất mà mội người đều có thể áp dụng được.
- Thích hợp cho hầu hết mọi đối tượng không phân biệt giới tính tuổi tác.
- Không đòi hỏi phải trang bị những dụng cụ tập thể dục đắt tiền.
- Với mọi mức độ đi bộ khác nhau dù nhanh hay chậm đều có ích.
- Đây cũng là phương pháp vận động có thể thực hiện mọi lúc mọi nơi (vào buổi sáng sớm (nên lưu ý với NB ĐTĐ đi bộ sau khi đã ăn, tránh hạ glucose máu), trong giờ giải lao, trước khi ngủ, trước hoặc sau ăn trưa ăn tối, sau giờ làm việc, trong sinh hoạt hàng ngày)
5.4. Những lời khuyên khi đi bộ
+ Khi bắt đầu đi bộ, chỉ nên đi khoảng 10-15 phút/lần, và đi chậm, sau đố mỗi tuần sẽ tăng thời gian và tốc độ đi bộ lên vừa sức mình. Trung bình nên đi bộ khoảng 30 phút mỗi lần/ ngày. Khi mệt, nên nghỉ ngơi hoặc đi chậm lại .
+ Có thể kết hợp thời gian luyện tập của mình vào những sinh hoạt hàng ngày như: đi chợ mua sắm, tham quan … Cũng có thể tranh thủ đi bộ kết hợp với làm việc nhà như chăm sóc cây cảnh, lau nhà, phơi quần áo .v.v.
+ Cần tạo niềm vui trong lúc đi bộ. Có thể vừa đi vừa nói chuyện cùng bạn bè, nghe nhạc … và nên chọn cho mình đường đi thoáng mát, sạch sẽ ít xe cộ đi lại và không gặp nguy hiểm chẳng hạn như công viên, vườn hoa sân vận động …
+ Hãy xem đi bộ là một phần không thể thiếu trong cuộc sống hàng ngày, vì chỉ có đi bộ là có thể dễ hòa nhập vào cuộc sống hàng ngày và dễ dàng tạo cho mình một cuộc sống năng động hơn.
Hãy nhớ rằng các bước đi có thể không đều, thậm chí có thể thay đổi tốc độ. Nhưng để đo quãng đường bằng bước chân, hãy chọn 1 đoạn đường 10-20m và đếm số bước chân đi hết đoạn đường đó trong thời gian bao lâu rồi chia số bước chân tổng trên số phút:
* Ít hơn 70 bước/phút: Đây là tốc độ không mang lại tác dụng giảm cân với người khỏe mạnh; chỉ thích hợp với người vừa bình phục sau nhồi máu cơ tim hay đau thắt ngực.
*71-90 bước/phút, 3-4 km/giờ: Khuyến nghị cho những người bị bệnh tim mạch.
*91-110 bước/phút, 4-5 km/h: Phù hợp với bất kỳ ai khỏe mạnh.
*111-130 bước/phút: Đây là mức tập luyện lý tưởng, nhưng ngay cả người có sức khỏe tốt cũng không dễ duy trì tốc độ này trong 1 thời gian dài.
Bắt đầu vừa sức, dần tăng tốc độ và thời gian. Bạn nên tăng độ quãng đường và sau đó tăng nhịp độ sao cho nằm trong ngưỡng sức khỏe của bản thân.
5.5 Bảng tiêu hao năng lượng
Bảng tiêu hao năng lượng của một vài chương trình tập thể dục mức tiêu hao năng lượng sẽ khác nhau giữa những người có cân nặng khác nhau. Người nặng hơn sẽ đốt cháy năng lượng nhiều hơn cùng với một thời gian và cùng một loại hình luyện tập .
Cần tham khảo mức tiêu hao năng lượng để có chế độ luyện tập và ăn uống hợp lý.
| Chương trình luyện tập | Năng lượng đốt cháy trong 30 phút | ||||||
| 40kg | 50kg | 60kg | 70kg | 80kg | 90kg | 100kg | |
| Chạy bộ | 211 | 264 | 317 | 370 | 422 | 475 | 528 |
| Đi bộ | 85 | 106 | 127 | 148 | 169 | 190 | 211 |
| Đi xe đạp | 148 | 185 | 222 | 259 | 296 | 333 | 370 |
| Thể dục nhịp điệu | 116 | 145 | 174 | 203 | 232 | 261 | 290 |
| Thể dục thẩm mĩ | 95 | 119 | 143 | 166 | 190 | 214 | 238 |
TÀI LIỆU THAM KHẢO
1.Schneider SH, Ruderman NB: Exercise and NIDDM (Technical Review). DiabetesCare 13:785–789, 1990
2. Wasserman DH, Zinman B: Exercise in individuals with IDDM (Technical Review). Diabetes Care 17:924–937, 1994
3. Devlin JT, Ruderman N. Diabetes and exercise: the risk-benefit profile revisited. In Handbook of Exercise in Diabetes. Ruderman N, Devlin JT, Schneider SH, Krisra A,Eds. Alexandria, VA, American Diabetes Association, 2002
5. Centers for Disease Control and Prevention and the American College of SportsMedicine: Physical activity and public health: a recommendation. JAMA 273:402–407, 1995
6. American College of Sports Medicine: Therecommended quantity and quality of exercise for developing and maintaining cardiorespiratory and muscular fitness inhealthy adults (Position Statement). Med Sci Sports Exercise 22:265–274, 1990
7. WHO Global Recommendations on Physical Activity for Health.
8.Introduction: Standards ofMedical Care in Diabetesd2019.Diabetes Care 2019;42(Suppl. 1)
9.ADA/IDF/AACE/ACE Clinical Practice Guidelines for Healthy Eating, Endocr Pract. 2013;19(Suppl 3).
10. Lê Phong (2014) Chẩn đoán và điệu trị tiền ĐTĐ. Tài liệu BVNT- CĐT 2014.
11. Lê Phong (2014) Hướng dẫn tư vấn dinh dưỡng sau sàng lọc ĐTĐ. Tài liệu BVNT- CĐT 2014.
12. J.E. Shaw *, R.A. Sicree, P.Z. Zimmet Global estimates of the prevalence of diabetes for 2010 and 2030, Diabetes Research and Clinical Practice.

Biên soạn: Tiến sỹ Bác sỹ nội tiết - Lê Phong
(0913083660)















.png)
.jpg)













































