Viêm mô mỡ và các yếu tố ảnh hưởng bệnh ĐTĐ-T2
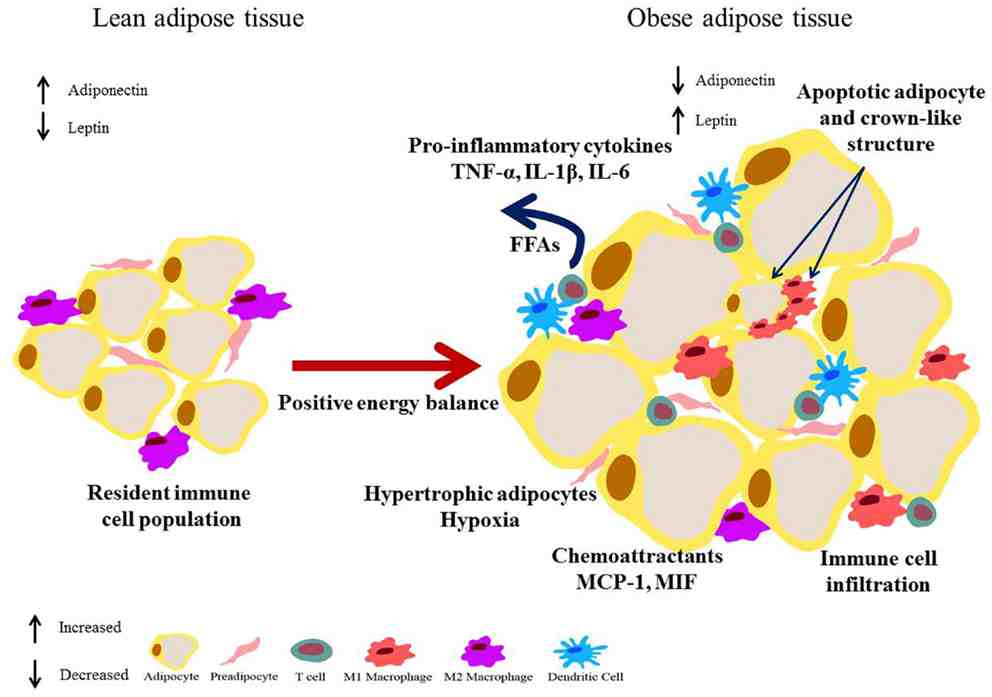
1. Tình trạng mô mỡ tiền viêm và viêm: Mô mỡ rõ ràng là nơi sản sinh ra các chỉ thị sinh học của các viêm nhiễm, tác động đan chéo giữa các tế bào mỡ, đại thực bào và các tế bào miễn dịch khác xâm nhập vào mô mỡ, khiến nó phình to. Đáp ứng viêm chắc chắn góp phần tạo ra kháng insunlin gây ra bệnh ĐTĐ-T2.
|
|
| Sự mở rộng viêm mô mỡ - kết quả của rối loại chuyển hóa |
2. Tăng dự trữ mỡ làm các đại thực bào trong mô mỡ hoạt hóa mở rộng, tăng tiết các cytokine và các phân tử điều hòa miễn dịch như các yếu tố hoại tử u và interleukin –IL gây rối độ nhạy cảm tín hiệu insulin. Sự phát hiện ra yếu tố hoại tử khối u-α trong mô mỡ gây kháng insulin gắn với bệnh béo phì cho thấy quá trình viêm cận lâm sàng là nền tảng của kháng insulin và rối loạn chức năng chuyển hóa đã xảy ra trước khi bị ĐTĐ-T2.
3. Các thành phần của đáp ứng hệ miễn dịch tự nhiên cũng như của đáp ứng hệ miễn dịch thu được là các tác nhân chủ yếu trong việc điều chỉnh các quá trình viêm này. Kháng gen đặc hiệu là chỉ dấu của đáp ứng hệ miễn dịch thu được có vai trò trong việc điều chỉnh viêm mãn tính đi kèm với bệnh béo phì và ĐTĐ-T2.
4. Béo phì với kháng insulin: Các mô mỡ của người bị bệnh béo phì tiết ra số lượng lớn các acid béo không este hóa như glycerol, hormon, các cytokine làm tiến triển kháng insulin. Khi kháng insulin phối hợp với sự mất chức năng của các tế bào beta tuyến tụy tiết insulin sẽ làm hư hại việc điều chỉnh mức gluose trong máu. Trong bệnh béo phì thấy có dự trữ mỡ lạc chỗ ở gan, cơ thượng tâm vị và tụy gây ra nguy cơ kháng insulin. Mô đích bị ảnh hưởng đầu tiên trong đề kháng insulin là cơ vân.
5. Người ta cũng thấy có retinol, tức Vitamin A1 gắn protein 4 là yếu tố tiền viêm kháng insulin ở mô mỡ. Ngoài ra, ở bệnh béo phì, acid béo tự do gây ra những khiếm khuyết trong quá trình oxy hóa glucose. Tăng acid béo làm không oxy hóa được carbon trong quá trình phân hủy đường, lại tăng acetyl-CoA, gây ức chế pyruvat dehydrogenase trong chu trình Creb. Do vậy carbon chuyển sang hướng phân hủy đường không oxy hóa.
6. Viêm tự miễn, có thể nói không quá rằng đó là nguyên nhân của ĐTĐ-T2: Đã có nghiên cứu xác định được Inflammasome, một cụm các protein miễn dịch bên trong tế bào, giúp tạo ra IL-1B là nguyên thể của tự viêm auto inflammatory origin. Sự hoạt hóa inflammasome ở các cơ quan trung tâm và ngoại biên gây ĐTĐ-T2. Các tế bào của hệ miễn dịch tự nhiên sản sinh ra các cytokin và các chất làm hư hại tín hiệu insulin và từ đó tạo nên sự nối kết của bệnh béo phì với sự khởi phát ĐTĐ-T2. Các tế bào của hệ miễn dịch tự nhiên tham gia vào việc tiết chất gây viêm trong bệnh béo phì. Đại thực bào trong mô mỡ gây viêm - proinflammatory adipose tissue macrophages và các tế bào sát thủ tự nhiên - natural killer cells. Trong gan, cả 2 chất trên cùng tế bào Kupffer lẫn các đại thực bào gan gây ra giảm độ nhạy insulin của gan. Hệ miễn dịch thu được trong bệnh béo phì cũng gây kháng insulin. Do béo phì nên đã có sự xâm nhập vào mô mỡ của các tế bào của hệ miễn dịch thu được gây ảnh hưởng đến sự sinh trưởng tế bào tự nhiên và đến sự tiến triển kháng insulin. Cùng với sự phát triển mô mỡ trong bệnh béo phì là sự tăng xâm nhập của các tế bào miễn dịch gây viêm vào mô mỡ gây ra viêm mức thấp mãn tính. Các biến đổi kiểu hình của tế bào T và tế bào B cùng kiểu hình của các đại thực bào là một cơ chế quan trọng của viêm mô mỡ,các cytokin và chemokin được tạo ra bởi các tế bào miễn dịch tác động vào sự viêm toàn thân và viêm cục bộ mô mỡ và đó là liên kết giữa bệnh béo phì và kháng insulin.
|
|
| Kích hoạt, lan truyền viêm và kháng insulin trong mô mỡ bị béo phì |
7. Yếu tố môi trường: ít vận động, ăn nhiều calo, tuổi tác, lối sống hiện đại, các loại thuốc như corticoid, thiozide, bệnh mất ngủ và các bệnh tâm thần khác. Chất Methylglyoxal, tiền thân của sản phẩm glycat hóa bền vững là chất gây ĐTĐ T2. Methylglyoxal (MG), một hợp chất có phản ứng mạnh sinh ra do chuyển hóa từ glucose và fructose được coi là chất gây ra các biến chứng của bệnh đái tháo đường. MG là tiền thân chính của sản phẩm glycat hóa bền vững (Advanced glycation end product – AGE). MG kích thích làm hư hại các chức năng của tín hiệu insulin, các hất vận chuyển GLUT (Glucose Transporter), các kênh anion, các kianase, các tế bào nội mô và tham gia vào việc gây chết rụng tế bào. Hàng loạt các tài liệu gần đây cho thấy MG có nồng độ cao hơn gây nhanh sự khử cực, gây ra nồng độ cao của Ca2+ nội tế bào và gây ra acid hóa các tế bào beta tuyến tụy. Đến nay Methylglyoxal được sử dụng trong thực nghiệm ĐTĐ.
Một số yếu tố liên quan khác:
- Giảm magie huyết (hypomagnesemia): Các bệnh nhân có magie huyết giảm bị tiến triển bệnh nhanh hơn và có nhiều nguy cơ biến chứng của bệnh đái tháo đường nhiều hơn. Các nghiên cứu điều trị cho thấy các bệnh nhân giảm magie huyết bị giảm các hoạt động tế bào beta tuyến tụy và kháng insulin cao hơn. Ngoài ra, việc bổ sung Mg2+ qua đường ăn uống cho các bệnh nhân ĐTĐ T2 đã cải thiện được chuyển hóa glucose, cải thiện độ nhạy cảm insulin. Mg2+ nội tế bào điều chỉnh enzym glucokinase, cải thiện các kênh KATP và các kênh L-type Ca2+ trong các tế bào beta trước khi có sự tiết chất insulin. Ngoài ra sự tự phosphoryl hóa (autophosphorylation) của thụ thể insulin phụ thuộc vào nồng độ Mg2+ làm cho Mg2+ trở thành một yếu tố trực tiếp trong quá trình tiến triển kháng insulin. Ngược lại, insulin là một điều chỉnh quan trọng của cân bằng nội mô Mg2+. Trong thận, insulin hoạt hóa melastatin type 6 của thụ thể tạm thời kênh Mg2+ thận (the renal Mg2+ channel transient receptor potential melastatin type 6) là chất quyết định sự bài tiết cuối cùng của Mg2+ nước tiểu. Hậu quả là các bệnh nhân bị bệnh ĐTĐ-T2 chịu một vòng luẩn quẩn là giảm magie huyết gây ra kháng insulin và kháng insulin làm giảm nồng độ Mg2+ trong huyết thanh.
- Vai trò của acid oleanotic: Acid urlic và đồng phân của acid này cùng các dẫn xuất của axid oleanotic có tác động đến ĐTĐ-T2. Acid oleanotic, acid urlic trong các dạng tự nhiên và trong các dạng của dẫn xuất đã cải thiện tín hiệu insulin và làm giảm mức tăng glucose huyết, giảm stress oxy hóa bởi sự tăng điều chỉnh chống oxy hóa và giảm mức viêm nhiễm bởi việc ngăn cản tín hiệu gây viêm.
- Giảm phosphoryl hóa tyrosin của IRS-1 và IR gây đề kháng insulin.
- Protein kinase A (PKA) có vai trò quan trọng trong kháng insulin. PKA là một enzyme ức chế hoạt tính của protein kinase của thụ thể insulin. Các catecholamin (nhóm hormon tủy thượng thận) sinh ra adenosin monophosphat vòng nội bào dẫn đến hoạt hóa protein kinase A.
- Phosphatidylinositol 3-kinase (PI3K) có vai trò quan trong trong quá trình tạo tín hiệu insulin. Kích thích hoạt hóa PI3K bằng insulin bị giảm đi ở các động vật thực nghiệm gặm nhấm béo phì có đề kháng insulin.
8. Ý kiến riêng của dịch giả và biên tập viên:
- Giảm mỡ tổ chức và chống viêm mô mỡ tổ chức, giảm béo phì có ý nghĩa rõ ràng trong điều trị đái tháo đường và các biến chứng của ĐTĐ-T2;
- Có thể dùng MgB6 trong hỗ trợ ĐTĐ-T2;
- Kết hợp giãn mạch bởi kháng angiotensin sẽ làm trễ thời gian suy thận do đái tháo đường;
- Các chế phẩm dọn gốc tự do nhờ chống oxy hóa là nền tảng của điều trị ĐTĐ T2.
Doctor SAMAN
Dịch giả: TS Đỗ Văn Lộc; Biên tập: BS Hoàng Sầm







![[Infographic] Nồng độ cồn trong máu](/yhbd.vn/upload/images/2015/05/NONG-DO-CON-TRONG-MAU-yhocbandia.png)
















.png)
.jpg)











































